56 岁小学退休老师, 肾小球滤过率从 28ml/min 升至 90ml/min
在慢性肾病的识别与干预中,许多人把全部注意力集中在“血肌酐是否超标”这个数值上,却常常忽略一个比它更早、更敏感,也更能反映真实肾功能状态的指标——肾小球滤过率(GFR)。肾脏每天需对大量血液进行循环过滤,排出体内的代谢废物、水分和毒素,而这个清除效率的真正反映,正是GFR。一旦该值开始下降,哪怕血肌酐和尿检仍处于“正常边缘”,肾脏的代偿机制可能已经被悄悄透支,风险也随之在无声积累。

56岁的宋玉芳是一名退休小学老师,教书三十余年,习惯了清晨五点半起床、整理教案、备课出门,节奏紧凑。退休后,她试图放慢节奏,却发现生活依旧离不开“忙”。为了省事,她常常做些咸菜、红烧肉、卤鸡爪等“下饭菜”,不自觉地盐用得多、口味偏重。她不太喜欢喝白开水,觉得寡淡,常备的反而是泡茶或饮料,尤其是甜味饮料。再加上膝盖有旧伤,外出活动明显减少,大多数时候,她喜欢坐在沙发上看电视、刷短视频,一坐就是一两个小时。时间久了,问题开始悄然浮现。
2022年10月18日上午,宋玉芳在家阳台晾晒床单。她用力抬起湿重的布料搭在衣杆上时,右手背被挂钩轻轻划了一道。她皱了皱眉,低头一看,只是一点浅浅的破皮,未见明显出血。她走去水池清洗了一下,贴上创可贴,心里想着不过是个小伤,几天便能结痂愈合。当天傍晚洗碗时,她的手背刚一接触温水,那处划伤处就传来一阵扎针般的刺痛。她猛然抽手甩了甩,只觉得一股凉意从皮肤表层传入心口,有些不安,却也未过于在意。
可接下来的几天,伤口却没有朝着愈合的方向发展。三天后揭开创可贴,宋玉芳发现皮肤表面红肿明显,还有些粘稠液体渗出,稍一触碰就剧烈刺痛。她用棉签蘸碘伏涂抹,却发现疼痛蔓延到手腕,像有细针在皮下游走。伤口边缘颜色逐渐变深,隐隐泛紫,并出现了微小糜烂,皮肤按压后凹陷迟迟不恢复。宋玉芳盯着伤口出神,那一刻,她隐约意识到,事情可能并不简单。
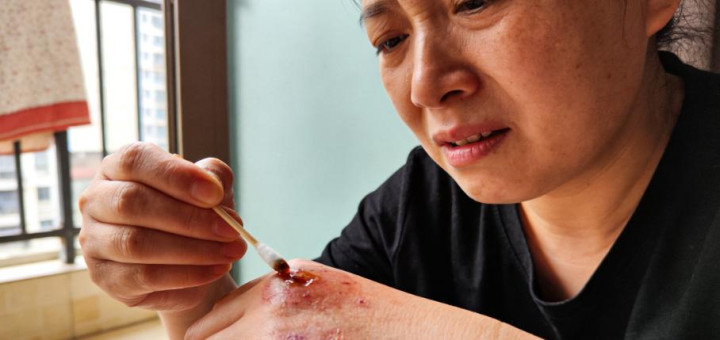
几天后,症状开始延伸至双下肢。2023年10月22日傍晚,宋玉芳做完饭刚坐下休息,随手脱下袜子时忽然发现脚踝处有一道明显的勒痕,皮肤红肿,按压后凹陷难以恢复。她皱了皱眉,试着用手按了按小腿,发现整个小腿肿胀明显,仿佛多出了一圈,按下去软软的,指印深深陷在皮肤里,久久不弹回。她起身走动,才发现双腿像灌了铅般沉重,脚掌发沉发胀,膝盖僵硬发紧,每走一步都像拖着沙袋,连鞋子都感觉格外紧绷。
那晚,宋玉芳早早上床,想早点休息缓解不适。可刚躺下没多久,她就感觉腿部胀痛感一波接一波袭来,尤其是从小腿往上,大腿也隐隐发紧。她来回翻身,试图换个舒服点的姿势,可不论仰卧还是侧卧,双腿都像有东西从内部撑开一样,胀痛得难以忍受。夜深时,她甚至感到双脚冰凉,脚趾开始有些麻木,像失去了温度,整个人在床上辗转难眠,满脑子都是腿部的异样感觉。
到了凌晨三点多,宋玉芳起身想去上厕所,刚站起,双腿就像断了电,整个人瞬间瘫软,毫无支撑地向前扑倒在地。她试图爬起,却发现下肢根本无法发力,连膝盖都打不直,双手撑着地板仍动弹不得。剧烈的疼痛让她额头冒出冷汗,呼吸变得急促。这一幕恰好被丈夫发现,他赶紧打开灯查看,看到宋玉芳倒在地板上、脸色惨白、嘴唇泛紫,吓得赶紧拨打急救电话。

接诊医生在详细询问病史、生活习惯后,为她安排了一系列检查。结果出来后,宋玉芳只觉得一阵阵冷意从背脊升起——血压160/96mmHg,空腹血糖8.7mmol/L,糖化血红蛋白8.1%,长期血糖控制不佳迹象明显。
更让她警惕的,是肾功能方面的异常:血肌酐138μmol/L,尿素氮9.5mmol/L,估算肾小球滤过率64ml/min/1.73㎡,接近肾功能减退的临界值。尿常规显示尿蛋白++、管型可见,24小时尿蛋白定量达0.55g,提示肾脏对蛋白的过滤能力受损。肾脏彩超图像中,双肾轮廓模糊、皮质回声增强,医生判断其已存在慢性实质损伤。结合这些指标,宋玉芳被确诊为2型糖尿病合并糖尿病肾病早期,以及2级高血压。
医生为她制定了严格的干预方案。从生活方式到监测频率,每个细节都不可忽略。饮食方面,明确要求每日钠盐摄入量控制在5克以内,所有食材避免油炸、腌制、红烧类烹调;蛋白质总量控制,但分布均匀、优选植物性和优质蛋白;饮水以少量多次为宜,不暴饮、不憋尿,维持肾脏平稳运行负担;每日规律活动,避免久坐,每小时起身活动5分钟;夜间要保障深度睡眠,防止交感神经持续兴奋。医生特别强调,每三个月至少一次复查,包括尿蛋白、肌酐、GFR,并记录每日血糖、血压、饮水与排尿量,一旦发现浮肿、尿量减少或血压飙升需即刻复诊。

回家后,宋玉芳将医生叮嘱的注意事项一条条写在便利贴上,贴满了厨房和卫生间的墙面,提醒自己严格执行每一项生活调整。她清理掉咸菜、火腿肠、豆瓣酱等高钠调味品,将日常饭菜全部改为水煮、清蒸、炖汤为主,搭配少量清淡蛋白和绿叶蔬菜,坚决控制油盐摄入。吃饭时放慢节奏,每餐只吃到七分饱。她用保温杯替代饮料瓶,每天定时饮水,设置提醒避免遗漏;有尿意立即如厕,避免憋尿成习。每天早晚出门散步,步伐缓慢均匀,不再追求步数。晚上十点前主动关灯,睡前将手机放在远离床头的位置,确保夜间不被干扰,保证高质量睡眠。
三个月后复查,宋玉芳的肾功能指标明显改善。24小时尿蛋白下降至0.33g,较上次接近1g的数值有了显著缓解,肾小球滤过率(GFR)稳定维持在60ml/min以上,尚属轻度受损范围;空腹血糖与餐后血糖均控制在正常区间波动,平均波动不超过1.2mmol/L,未见明显异常。医生查看一系列检查结果后表示控制情况良好,建议维持当前生活方式,并延长复查周期。听到这句话,宋玉芳这才稍微放下心,回家后继续坚持每一项调整,格外珍惜这来之不易的稳定状态。
但她未曾想到,意外会在春天不期而至。

2023年4月22日傍晚,宋玉芳在厨房准备晚饭,洗菜、切菜的动作一如往常。但还没忙几分钟,一股沉重的压迫感忽然从后脑勺涌起,像一圈绳索在脑后收紧,让她头皮发紧、脑后发沉。她皱着眉停下动作,双手撑着灶台,试图调整呼吸。可眼前的画面却像被一层水雾遮住,视线模糊成片。她本能地用手揉了揉眼睛,低头继续切菜,却发现握刀的手指僵硬无力,刀柄几次从掌心滑脱,指关节像卡住了节奏般迟钝。她试图慢下来稳住动作,但胸口突然一紧,气息变得短促而浅表,说话也开始打结,舌头像不听使唤一般,连喊人都喊不出完整的声音。
她连忙坐到餐桌边缓一缓,刚端起水杯,一股强烈的反胃感从胃底翻上来,舌根苦涩发麻,嘴里泛出一股生铁味。宋玉芳捂着口冲进洗手间,剧烈呕吐。最初是未消化的食物残渣,接着是刺鼻的酸水,每次呕吐都伴随胃部剧烈痉挛,腹肌一抽一抽地紧缩,胸腔也跟着一起收紧,呼吸断断续续,喉咙被反复灼烧得刺痛。泪水混着汗水不停往下流,她扶着洗手台,每呕一口都几乎让她脱力,眼角泛红,头皮发凉。
吐到最后,宋玉芳几乎撑不住,整个人靠在洗手台边大口喘气,手指抓不住边角,身体像被掏空一般。这时,一股寒意从背后升起,贴着脊柱一路往下蔓延到四肢。她的双腿开始不受控制地发颤,脚跟抬不起,膝盖也发软。她试图扶住洗手池起身,却一下子跪倒在地,半侧身体靠着墙壁滑落,瘫坐在角落。呼吸越来越浅,视线中不断晃动着黑影,耳边的声音也变得模糊。就在这时,卧室的丈夫听见动静跑来,发现宋玉芳满脸冷汗、嘴唇苍白、四肢冰凉,意识几近涣散,立刻拨打了急救电话。

到院后紧急检查,宋玉芳血肌酐已上升至352μmol/L,尿素氮15.4mmol/L,24小时尿蛋白飙升至1.8g,估算GFR降至28ml/min/1.73㎡。尿比重固定在1.009,显示肾小管浓缩能力严重减退;双肾体积缩小、皮质结构进一步模糊。医生诊断她已进入慢性肾病G3b期,若不及时控制,随时可能进入终末期肾衰竭。
主治医生将检验报告摊在桌上,语气凝重地告知家属:“此阶段肾脏的毒素排泄与电解质平衡功能已明显受限,极易并发高钾血症、代谢性酸中毒与心力衰竭。一旦进展不可逆,便需透析维持生命。”
病床上的宋玉芳侧身躺着,眼神一直没离开那张刚送来的化验单。她的目光落在“eGFR 28ml/min/1.73㎡”那一行上,像被钉在那里动弹不得。胸腔开始发紧,像压了一块湿重的砂包,呼吸一次比一次浅,耳朵边嗡嗡作响。她怎么都没法接受这个结果——三个月前的复查明明还稳在60出头,医生当时也说只要坚持下去情况就能控制。可现在,肾功能像是一下子滑进了无底的坡道,让人毫无防备。

她盯着报告纸上的数字好一会儿,才低声问道:“这结果……是不是弄错了?上次不是说只是早期吗?血糖我控制得很紧,血压每天都在家测,医生开的药我一粒都没少吃,饮食也清得家里人都发牢骚,水果都不敢碰……怎么突然就降到这么低了?我是不是……已经撑不住了?”声音低沉发颤,说到后面已近哽咽。
她缓缓抬起手臂,攥着床单边角,指关节僵硬发白:“我这年纪不年轻了,可母亲还在,孙子每天等我接放学……我不能就这么倒下……要真走到透析那一步,日子还怎么过?”眼神死死望向医生,眼圈泛红,嘴角微微颤抖。
医生安慰几句后,重新整理出宋玉芳过往的随访资料。从初诊那天开始,到每一季度的复查数据、用药记录、家庭血糖监测表,整整一摞文件仔细翻看。纸面上的每一项看起来都无懈可击:血压在目标范围内浮动,糖化血红蛋白基本稳定,饮食日志写得密密麻麻,每顿饭都记录得一清二楚,连下雨天散步有没有中断都标记在旁。医生越看越蹙眉,实在看不出哪一环出了明显问题。

他又请来科室主任,共同复查她的彩超与尿检。肾脏影像中虽已有慢性损伤征象,但尚未严重萎缩;尿蛋白虽有升高,但未见明显突发加重;也无免疫反应活跃的迹象。两人交换眼神,仍找不出确切诱因。最后,医生语气变得谨慎起来:“这三个月,每一个生活细节您都维持得像之前一样吗?有没有哪几天饮食放松了?哪一次药吃晚了?有没有偶尔用了点不熟悉的保健品、或者短期身体不舒服,自行处理过?”
这番话像一根细针,戳进宋玉芳本已绷紧的神经。她的声音陡然提高:“没有!我做什么都按你们说的。饭是自己做的,连调料都减得可怜。药从来没漏过,时间掐得死准,水也是少量多次喝,夜里醒了都先喝一口温水。我比谁都怕出错,怎么可能随便乱来?”她说着说着,声音却渐渐发虚,“我真的已经尽力到不能再紧了,还是躲不过这一劫吗?”
医生听完,再次低头审阅数据。满桌资料翻了一遍又一遍,却终究找不到那个“决定性的问题”。空气凝滞,屋里只剩下远处病区传来的轮椅滚动声。宋玉芳的肩膀一抖一抖,眼里那种写满疲惫的茫然,是医生最不愿看到的样子。

之后几天,她的情绪持续低落。白天少言寡语,夜里翻来覆去睡不安稳。丈夫看着心疼,却又无能为力。她开始频繁在网络上检索各种肾病案例,加入了几个互助群,甚至注册了一个慢性肾病管理平台账号。一天深夜,她在一个论坛里无意间刷到一段视频回放,是一场名为《肾病的个体化路径管理》的线上公开课。原本只是点进去看看,可当主讲人、张教授说出那句:“不是所有努力都通向正确的方向,最怕的,是用力过猛却错位”,宋玉芳的心顿时咯噔一下。
她从床上坐起,盯着屏幕里的张教授一句句听完,像在黑暗中突然摸到了一盏灯。视频下方留言区,有不少病友留言说“思路清晰”“讲得不像课本,像把我自己说出来”。宋玉芳犹豫了几秒,点开联系通道,留下自己的联系方式。没想到第二天傍晚就收到了平台回复,张教授可以安排远程初诊,需要先整理过往检查资料上传。
会诊那天,她特意穿了一件干净的浅灰色外套,手机支在床头柜上,身旁摊开一沓文件。视频刚接通,宋玉芳就哽着嗓子说:“我知道医生们已经尽力了,但我不明白为什么我这么小心、这么坚持,到头来还是控制不住。张教授,您能不能告诉我,我是不是哪里做错了?”

张教授并没有立刻回应安慰,而是让她一页页展示资料。他看得极为细致,每一个检测指标的变化都在图表上描线。随后,他又问了她近三个月的生活细节——每天三餐摄入比例、体重是否有微调、是否存在夜间睡眠断裂、饮水是否均匀、是否曾出现短时消化道症状、活动量有没有因为天气或情绪波动而改变……一轮轮排查下来,张教授放下笔,神情认真地说:
“从你的数据看,目前虽已达G3b期,但未进入不可逆失代偿阶段。问题不在你不够认真,而在于某些过度克制反而抹去了身体原有的节律。这种长期‘压迫式’生活管理,会在不知不觉中让系统变得僵硬、失衡。你需要的不是再加压,而是找到自己的节奏,并持久地修正下去。”
这番话让宋玉芳久久没能回神。她突然意识到,原来“越自律越安全”的观念,并非适用于每一个阶段。那天之后,她把张教授建议的一整套调整措施手写下来贴在床边……每一项都从最基础的感受出发,而非数字先行。

三个月过去,她的状态悄然起了变化。原先早起时脚踝浮肿、眼皮沉重的情况慢慢缓解,夜间不再频繁醒来,早晨测血压更稳定。再次复查时,医生翻着检验单,一页页对比——eGFR从28稳步回升到48ml/min/1.73㎡,蛋白尿也从1.8g降至0.6g。那一刻,宋玉芳没说话,只是手指轻轻摩挲着报告纸边缘,喉咙有些发紧。
半年后,她的滤过率再次爬升到了90,肾内科主任亲自查阅她的历次检验数据,反复确认各项参数无误。他说,这种从G3b阶段逆转回常态范围的案例,极为少见。
这件事很快在病房里传开,一位住院多年的病友拄着助行器凑过来,好奇又带点不甘地问:“宋姐,你是不是吃了什么特别有效的药?我们都按着方案做,可是肾功能一年年往下掉,有人已经等着上透析了。你这个咋还能涨回来?”

宋玉芳沉默片刻,慢慢摇头,嘴角挂着克制的笑:“我真没吃什么特别的药,也不是换了什么新疗法。是张教授的一句话让我醒悟,有时候问题根本不在药上,而在那些我们日复一日、以为‘已经做得很好’的生活习惯里。”
她语气平静却清晰:“我当时和你们一样,每天喝水、测糖、吃饭、睡觉,规规矩矩不出错。但身体却越来越不听话。张教授让我明白,真正让病情恶化的,并不是那一口饭吃咸了,而是我们在生活中失去了调节和修复的能力。这三个生活细节,说出来都不复杂,但就是从那一刻开始,我的身体一点点在变好——尿液没那么多泡沫了,吃完饭不再那么困乏,整个人的精神状态也恢复了。其实肾病管理的核心,从来都不只是看着几个指标,而是要系统地、精准地调整整个生活方式。只要我们愿意一步步落实、不走偏路,肾功能,其实也能稳得住,甚至,还有可能逆转!”
宋玉芳的这番话在病房里引起了短暂的沉默。周围的病友、陪护和医生听着她娓娓道来,眼神不由自主地聚焦到她的脸上。不是因为她讲得多么激动人心,而是她的语气太平静,平静到让人不由自主地相信她说的每一句都来自生活的最深处。而她所强调的那三个生活细节,也正是她从疾病反复与控制失效的绝望边缘,一点点摸索出来的真实路径。

第一个生活细节,是宋玉芳对“进食节奏与食物组合”的重新调整。长期患有糖尿病的人往往习惯将饮食严格分配成某种“模板式”结构,例如控制碳水化合物的比例、固定某几种蔬菜、蛋白质单一化处理。宋玉芳曾在确诊早期采用过这些方法,她的每一餐都在厨房秤上精确称量,几乎每天都重复同样的饮食组合。看上去是“规律”,其实却忽略了一个关键点:肾脏并不是在吃进去的某一种食物时突然受伤,而是在长期营养构成不平衡、代谢负担长期叠加的过程中,逐渐失去调节能力。宋玉芳在张教授指导下重新规划饮食时,调整的不是分量,而是节奏与搭配。她开始将主食、蛋白质与膳食纤维进行合理错位分布,例如早餐摄入少量优质蛋白配合粗杂粮,中午主食减量、以高纤维蔬菜为主,晚餐则调整为低磷、低脂、少盐的蔬菜汤与易消化豆制品组合。更重要的是,她把每一餐的用餐时间延长到20分钟以上,做到细嚼慢咽,避免短时间内血糖剧烈波动给肾脏带来微循环压力。这种节奏调整让她的身体在消化吸收过程中获得更好的缓冲,从而减轻了肾脏的代谢负担。血糖曲线变得更加平稳,早晚浮动幅度明显下降,也为GFR的稳定提供了内在支持。
第二个生活细节,是宋玉芳对“夜间生理节律与静息状态”的重建。很多中老年慢性病患者在进入病情进展阶段后,会出现睡眠浅、夜间易醒、起夜频繁等问题,而这些看似“老年人正常现象”的改变,实则对肾脏的调节系统影响极大。夜间是肾脏进行自我修复、调节滤过节律的关键时段。如果频繁起夜,或者浅睡状态下交感神经持续兴奋,会使血压和心率在夜间保持高水平,干扰肾血流稳定性。宋玉芳意识到这一点后,开始尝试每晚9点后逐渐减少电子设备使用,不再临睡前浏览手机,而是选择拉伸、泡脚、轻阅读等方式“关灯前降温”,让身体进入自然静息状态。她还刻意把睡前饮水时间提前到晚上八点,避免睡前大量饮水导致膀胱刺激增加。夜里即便醒来也不立刻起床,而是先深呼吸调整节律,尽量不打断睡眠周期。通过这些看似微不足道的习惯调整,她的夜间血压下降幅度明显,晨起水肿情况减少,早上eGFR检验值稳定性逐步增强。医生也表示,这种生理节律的修复,是她后期肾功能逆转的核心基础之一。
第三个生活细节,是她对“日间体液分布与下肢循环”的有意识干预。在许多慢性肾病患者眼中,运动被等同为“走路”或“做操”,而忽略了肾功能减退时下肢回流能力下降所带来的影响。长期久坐、站立时间过长都会导致静脉淤积,水分无法有效回流心肺系统,从而增加肾脏滤过负荷。而宋玉芳在生活中做出的调整,并不是一味延长步行时间,而是把“间歇性低强度运动”植入日常生活。她将原本集中在早晚的散步拆解为早中晚三段,每段控制在15分钟以内,步速舒缓、姿态平稳;中午吃饭前后,她会在客厅走动五分钟,帮助肠胃蠕动与血流分布;每坐下45分钟,便主动站起来活动腿部或靠墙站立几分钟,促使下肢血流回流。这些调整没有增加运动负担,却显著改善了她的体液分布效率。下肢浮肿减轻,晨起血压稳定,尿液泡沫感也比过去明显减少。医生观察到她的24小时尿蛋白出现稳定下降后,进一步确认这一生活细节的干预效果在临床数据中也有明确体现。

这三件看似普通的小事——进食节奏、夜间静息、间歇运动——构成了宋玉芳生活中极易被忽略却极其关键的节点。很多病友将管理重点全部聚焦在“吃什么”与“不能吃什么”上,却忽略了“怎么吃”“怎么休息”“怎么动”才是真正影响肾功能波动的底层逻辑。而宋玉芳用她自己的身体验证了一个事实:当生活细节被真正放在管理重心上时,肾功能的缓冲能力并非不可恢复。她所获得的逆转,并不是突发的奇迹,而是多系统协调运作逐步形成的系统性恢复。
在肾病管理中,我们习惯以检验单上的几个数字判断进展与成败,却常常忽略那一整天的饮食顺序、行走节奏与夜晚翻身频次对身体所构成的系统影响。肾脏是全身代谢的枢纽之一,任何长期被忽略的节律失调都会在某一个阶段反弹到肾小球滤过效率上。而一旦这种反弹失控,即使药物控制得再精准,外部干预再严格,也难以从根本上恢复肾功能。
宋玉芳的经验说明,只有当生活的每一个角落都被当作“治疗”的一部分,每一个行为都成为“干预”的节点,才有可能真正实现从“控制病情”到“改善状态”的跨越。她最终坚持下来,也正是因为她从未幻想用一种手段解决全部问题,而是愿意以极大的耐心和敏感度,去修复每一个日常看似微不足道的断口。

她用一整年的自我调整和精准管理,换来eGFR从28ml/min/1.73㎡逆转至正常区间的真实改变。这种变化不靠运气、不靠捷径,只靠她对生活的精细理解与深度坚持。这也成为医生与患者之间共同推崇的范本:肾病管理,不只看数字,也不止靠药物,而是在一呼一吸、一动一静、一餐一宿中慢慢修回来的。
她说得没错:“其实肾病管理的核心,从来都不只是看着几个指标,而是要系统地、精准地调整整个生活方式。只要我们愿意一步步落实、不走偏路,肾功能,其实也能稳得住,甚至,还有可能逆转。”
热点资讯
- 2025-05-21柠檬2
- 2025-09-22川观新闻评论员:双城携手 五年
- 2025-09-08“饮了白露水, 蚊子合了嘴”, 啥
- 2025-04-12每日成语|科头跣足
- 2025-07-20等我有房了: 门口不做鞋柜, 学学
- 2026-02-1456 岁小学退休老师, 肾小球滤过率

